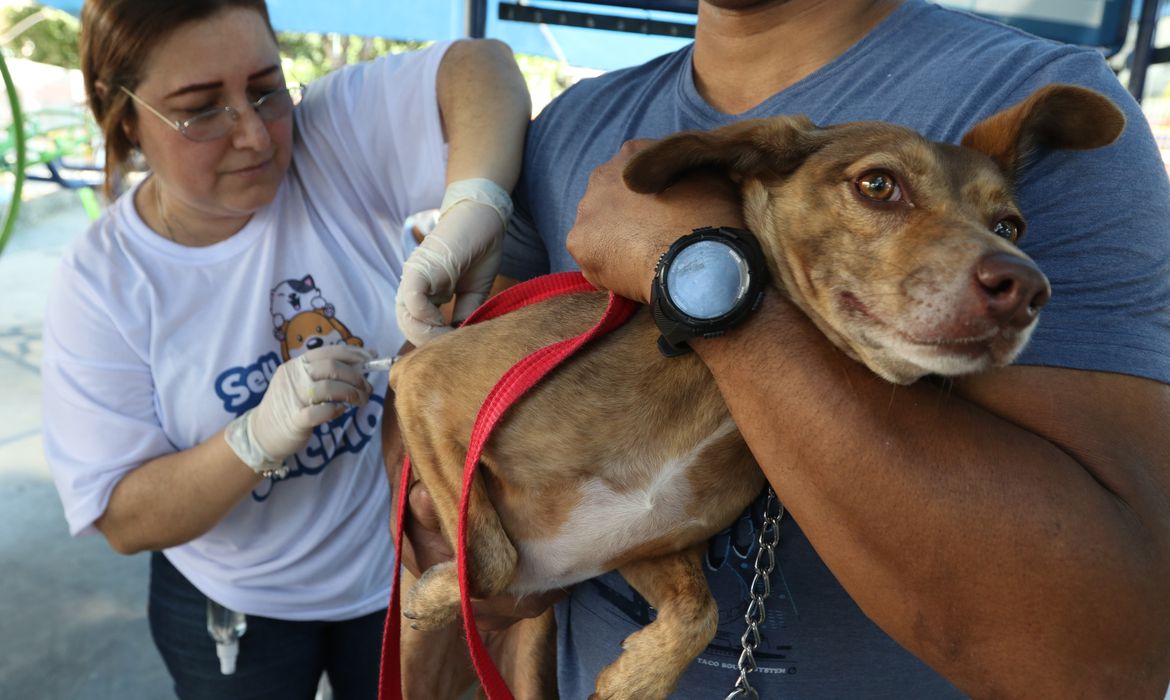
Assim como outras doenças que foram erradicadas e dependem de altas coberturas vacinais para continuar longe dos brasileiros, entre elas a paralisia infantil, a raiva humana é enfermidade causada por vírus e controlada pela imunização, mas que requer vigilância constante para não voltar ao ambiente urbano. Na próxima quarta-feira (28), é celebrado o Dia Mundial de Combate à Raiva Humana e, para marcar a data, pesquisadores ouvidos pela Agência Brasil destacam os principais pontos para se proteger dessa doença, que quase sempre leva à morte.

Criado em 1973, o Programa Nacional de Profilaxia da Raiva (PNPR) motivou a vacinação contra a doença a cães e gatos de todo o país. O programa levou cerca de 30 anos para conseguir fazer com que a raiva deixasse de circular entre animais das cidades, reduzindo o número de mortes. Segundo o Ministério da Saúde, a raiva humana registrou 240 casos de 1986 a 1990, enquanto; de 2010 a 2022, houve 45 notificações.
Antes de a vacinação ter sucesso, era comum relacionar a raiva a animais domésticos. Cães babando ou com comportamento agressivo fazem parte do imaginário popular como os grandes transmissores da doença. A própria cadela mais famosa da literatura brasileira, Baleia, é sacrificada na obra Vidas Secas, de Graciliano Ramos, por suspeita de raiva.
Com a vacina isso mudou, explica o presidente da Comissão Nacional de Saúde Pública Veterinária do Conselho Federal de Medicina Veterinária, Nélio Batista. “O ciclo silvestre da doença, envolvendo morcegos, primatas não humanos, raposas, entre outros animais, passou a ocupar lugar de destaque no cenário epidemiológico, que antes era do cão”.
Apesar disso, somente a vacinação mantém os animais domésticos protegidos da doença. O veterinário explica que em áreas próximas a matas ou rurais, é comum que cachorros tenham contato com cães do mato ou raposas, e que gatos sejam atacados por morcegos. Toda vez que animais silvestres contaminados brigam ou atacam animais domésticos sem a vacina, a doença ganha nova chance de chegar às áreas urbanas.
“Precisamos resgatar o conhecimento, a divulgação e a sensibilização da população e a participação dessa população em continuar vacinando cães e gatos. Porque, se há o vírus silvestre, há o risco de contaminar cães e gatos e reintroduzir a raiva urbana no Brasil, o que seria um desastre para todos nós”, afirma. “São cenários a que temos que estar atentos, porque foi uma conquista árdua, mas, para voltarmos à estaca zero, é apenas questão de 12 meses, 24 meses, para recrudescer um problema já vencido”.
O veterinário destaca que o equilíbrio ambiental é essencial para que a raiva e outras doenças transmitidas por animais silvestres permaneçam sob controle, já que três em cada quatro doenças emergentes no mundo atualmente passam de animais para humanos.
“Quando se degrada uma área ambiental, uma cadeia animal é afetada, e quando ela é afetada, uma determinada população diminui e outra população animal prospera intensamente. Tudo faz parte de um ciclo”, explica. “É nesse momento que os patógenos que estão latentes no ambiente silvestre tomam força, passam a infectar outras espécies e a causar doenças novas e doenças que estavam contidas apenas nesse ambiente”.
Transmissão e sintomas
O Ministério da Saúde explica que a raiva é transmitida ao homem pela saliva de animais infectados, principalmente por meio da mordedura, podendo passar também por meio de arranhões ou lambidas desses animais em mucosas ou feridas.
O período de incubação varia entre as espécies, mas nos seres humanos a média é de 45 dias após a contaminação, podendo ser mais curto em crianças. Alguns fatores reduzem a incubação, como a carga viral inoculada e a facilidade de o vírus chegar ao cérebro a partir do local do ferimento.
Após a incubação, o paciente passa por um período de dois a dez dias com mal-estar geral, pequeno aumento de temperatura, anorexia, dor de cabeça, náuseas, dor de garganta, entorpecimento, irritabilidade, inquietude e sensação de angústia.
Depois disso, a doença passa para um quadro mais grave, causando ansiedade e hiperexcitabilidade crescentes, febre, delírios, espasmos musculares generalizados e convulsões. Esses espasmos evoluem para um quadro de paralisia, levando a alterações cardiorrespiratórias, retenção urinária e prisão de ventre grave. Esse agravamento pode durar até sete dias, e o quadro terminal é antecedido por um período de alucinações, até que o paciente entre em coma e morra .
Doença letal
Ainda que seja uma velha conhecida da ciência, a raiva raramente tem cura, e mesmo os tratamentos mais atuais dificilmente têm sucesso. Quando a profilaxia antirrábica não ocorre em tempo oportuno e a doença se instala, o protocolo de tratamento da raiva humana inclui a indução de coma profundo, o uso de antivirais e outros medicamentos específicos, mas a letalidade permanece de quase 100%. Em toda a série histórica da doença no país, somente duas pessoas sobreviveram.
“A raiva ainda é a doença mais temida do planeta, pelo seu desenlace quase sempre fatal. Os casos de cura são raros”, alerta Nélio Batista.
De janeiro até o início de agosto de 2022, foram confirmados cinco casos de raiva humana no Brasil, e todos terminaram em morte. Quatro deles foram em uma aldeia indígena no município de Bertópolis-MG (sendo dois adolescentes de 12 anos e duas crianças de 4 e 5 anos), e um no Distrito Federal-DF (adolescente entre 15 e 19 anos). Os casos em Minas Gerais foram transmitidos por morcego, e o caso do DF, por um gato.
O veterinário alerta que, além de vacinar os animais, é importante observar comportamentos estranhos que podem ser fruto de doenças neurológicas em animais domésticos.
“Os sinais da raiva não mudaram. O animal muda de comportamento, e o dono sabe melhor do que ninguém o comportamento do seu animal. Ele procura locais escuros, tem latido diferente do normal, dilatação pupilar muito clara e uma tendência a atacar objetos, pessoas e, inclusive, seu próprio dono”, explica Nélio Batista, que recomenda que os donos desses animais devem buscar centros de controle de zoonoses.
No caso de animais silvestres, fica mais difícil perceber esses sinais, mas o veterinário alerta que mordidas ou arranhadas de morcegos, micos, saguis, cães do mato e raposas do mato sempre devem ser tratados com seriedade. “Se for atacado por um animal silvestre, é soro e vacina imediatamente”, diz o pesquisador, que acrescenta que morcegos voando durante o dia ou caídos no chão têm grande probabilidade de estar contaminados.
Vacina eficaz
Se, por um lado, a raiva é praticamente incurável quando se instala no organismo, por outro, o protocolo pós-exposição é eficaz, gratuito e seguro. O epidemiologista José Geraldo, professor emérito da Faculdade de Ciências Médicas de Minas Gerais, explica que a vacina antirrábica contém o vírus morto e é capaz de salvar a vida de uma pessoa contaminada se ela buscar uma unidade de saúde nos primeiros dias depois do ferimento.
“A vacina da raiva no passado apresentava eventos adversos que não existem mais com esse produto nova. A gente lamenta muito quando ocorre algum caso de raiva humana, porque se você for atendido em um prazo adequado, a doença é plenamente prevenível”.
Em 2018, um surto deixou dez mortos na cidade de Melgaço, no Pará, sendo nove menores de idade que não foram submetidos à profilaxia antirrábica. O epidemiologista explica que, após uma mordida ou arranhadura, deve-se lavar imediatamente o ferimento com água corrente e abundante, retirando quaisquer resíduos que possam ter sido deixados pelo animal.
“Imediatamente, deve-se procurar a unidade de saúde, porque, dependendo do local da agressão e do tipo de animal que fez a agressão, existe um protocolo diferente”, afirma o médico. “Quanto mais rápido a vacina e o soro forem feitos, mais eficazes serão”.
A gravidade da contaminação por raiva responde a alguns fatores, como o risco de contaminação do animal, que é maior em morcegos, animais silvestres e outros com sintomas; ferimentos no rosto, pescoço, mãos e pés, onde há mais conexões nervosas; profundidade da dilaceração e quantidade de mordidas e arranhões. Quanto mais agravantes, maior é a chance de o protocolo incluir também o soro antirrábico, que já contém anticorpos prontos para a defesa do organismo no curto prazo, enquanto a vacina estimulará o sistema imunológico nos dias seguintes.
A procura por uma unidade de saúde é importante para que o médico avalie o ferimento e decida que ações adotar, segundo Nota Técnica do Ministério da Saúde. No caso de cães e gatos que não têm sintomas e podem ser observados pelos próximos dez dias, o protocolo prevê o acompanhamento do animal e a adoção da vacina somente se ele apresentar sintomas, morrer ou desaparecer.
Em alguns casos, o risco de exposição faz com que a vacina seja usada antes mesmo de qualquer ferimento ocorrer. É a chamada profilaxia pré-exposição, prevista no Brasil para profissionais como médicos veterinários, biólogos, profissionais de laboratório de virologia e anatomopatologia para raiva, estudantes de veterinária, zootecnia, biologia, agronomia, agrotécnica e áreas afins.
“Para esses profissionais de mais risco, o ideal é vacinar durante a formação, porque os veterinários já lidam com os animais durante o curso. O ideal é que seja feita a vacinação durante a faculdade”, diz o epidemiologista.
//Agência Brasil